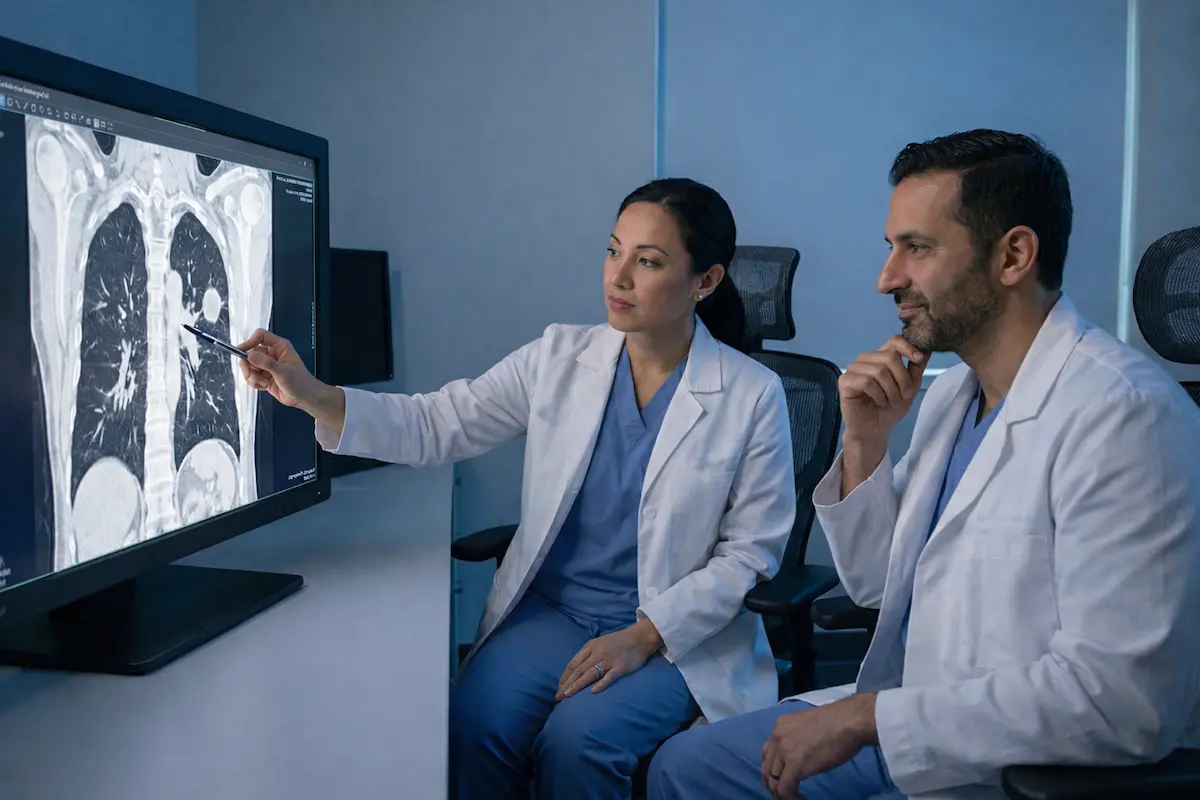
Thoraxradiologische Zweitmeinung online

Thoraxradiologische Zweitmeinung online
Die Thoraxradiologie umfasst die Bildgebung von Lunge, Pleura, Mediastinum, Thoraxwand sowie der großen Gefäße. Zentrale Verfahren sind Röntgen-Thorax und die Computertomographie (CT), ergänzt durch CT-Angiographien (CTA), z. B. bei Lungenembolie oder Aortenerkrankungen.
Viele Befunde im Brustkorb sind klein, unspezifisch oder nur im Kontext sicher zu bewerten. Eine strukturierte Zweitmeinung hilft, Relevantes von Zufallsbefunden zu trennen, Unklarheiten zu reduzieren und das weitere Vorgehen passend zu planen.
Thoraxbildgebung beantwortet Fragen zu Atemwegen, Lungengewebe und Pleura, aber auch zu Lymphknoten, Mediastinum und Gefäßen. Häufig geht es um die Einordnung: akut oder chronisch, entzündlich oder tumorverdächtig, relevant oder eher zufällig.

Für den Start der Zweitmeinungsanfrage genügt Ihre E-Mail-Adresse. Den Zugang zum geschützten Anfragebereich erhalten Sie per Einmalpasswort.

Im geschützten Bereich geben Sie klinische Informationen an und laden Ihre DICOM-Bilddaten sowie vorhandene Befunde und Dokumente hoch.

Nach vollständiger Übermittlung erstellen unsere Fachärzte Ihren thoraxradiologischen Zweitbefund und stellen ihn Ihnen online über unser Portal bereit.
Thoraxbefunde müssen oft differenziert interpretiert werden: Ein Rundherd kann harmlos sein, aber auch eine engmaschige Abklärung erfordern. Verdichtungen können entzündlich sein, aber auch tumorbedingt oder Ausdruck einer Stauung. CTA-Befunde hängen zusätzlich von der Technik und dem Timing ab. Unsere Experten beurteilen Ihre Untersuchung systematisch, ordnen Befunde im klinischen Kontext ein und erklären verständlich, welche nächsten Schritte fachlich sinnvoll sind.
Rundherde oder Noduli werden häufig zufällig entdeckt. Dann stellt sich die Frage nach Wahrscheinlichkeit, Dringlichkeit und dem passenden Kontrollintervall. Entscheidend ist, ob Merkmale eher für eine gutartige Ursache (z. B. Narbe, Granulom) sprechen oder ob eine gezielte Abklärung sinnvoll ist.
Größe, Form, Begrenzung, Dichte (solide, subsolide, Milchglas), Wachstum im Verlauf, Verkalkungen, Lage sowie Begleitzeichen (z. B. Satellitenherde, Lymphknoten). Ebenso wichtig: Vergleich mit Voraufnahmen und die Frage, ob die CT technisch für eine zuverlässige Beurteilung geeignet ist (Schichtdicke, Rekonstruktionen).
Die Einordnung von Knoten ist oft eine Balance zwischen Überdiagnostik und Risiko. Eine Zweitmeinung kann helfen, Unsicherheiten zu reduzieren, Kontrollen sinnvoll zu planen und unpassende Eskalationen zu vermeiden. Ergebnis ist eine nachvollziehbare Empfehlung, die zur individuellen Situation passt.
Zu engmaschige Kontrollen erhöhen Belastung und Strahlenexposition, zu weite Kontrollen können relevante Veränderungen verzögert erfassen. Eine saubere, konsistente Bewertung ist daher zentral.
Verdichtungen im Röntgen oder CT werden häufig als „Pneumonieverdacht“ beschrieben. Gleichzeitig können Atelektasen, Narben, Aspirationsmuster, Tumorobstruktion oder Stauungszeichen ähnlich aussehen. Wichtig ist die Einordnung: passt das Muster zur Klinik und ist eine Kontrolle nötig?
Verteilung (lobär, segmental, peripher), Luftbronchogramme, Begleiterguss, Bronchusverläufe, obstruktive Zeichen, zeitlicher Verlauf sowie Hinweise auf besondere Muster (z. B. Milchglastrübungen, „Tree-in-bud“, subpleurale Betonung).
Eine präzise Differenzierung kann unnötige Kontrollen reduzieren oder umgekehrt helfen, eine relevante Ursache frühzeitig zu erkennen. Außerdem lässt sich oft klarer formulieren, ob eine Verlaufskontrolle wirklich erforderlich ist und in welchem Intervall.
Unklare Befundformulierungen führen häufig zu „Kontrolle ohne Plan“. Eine strukturierte Einordnung verbessert die Zielgerichtetheit der weiteren Abklärung.
Bei Verdacht auf Lungenembolie ist die CT-Angiographie häufig die zentrale Untersuchung. Eine verlässliche Aussage hängt jedoch nicht nur vom Befund, sondern auch von der Technik ab: Kontrast-Timing, Bewegungsartefakte und Rekonstruktionen beeinflussen die Sicherheit der Einschätzung.
Qualität der Kontrastierung, Artefakte, Beurteilbarkeit peripherer Äste, direkte Emboliezeichen sowie indirekte Hinweise (z. B. Infarktareale, Pleuraerguss, rechtskardiale Belastungszeichen im Rahmen der Untersuchung).
Gerade Grenzbefunde oder suboptimale Technik erfordern Erfahrung. Eine Zweitmeinung kann klären, ob eine Embolie sicher vorliegt, sicher ausgeschlossen werden kann oder ob eine ergänzende Abklärung fachlich begründet ist.
Eine Überdiagnose kann unnötige Antikoagulation nach sich ziehen, eine Unterdiagnose kann relevante Risiken übersehen. Die Balance hängt an einer präzisen Bewertung.
Bei HRCT/CT mit interstitiellen Veränderungen ist die Differenzierung entscheidend: Handelt es sich um fibrotische Veränderungen, entzündliche Aktivität oder ein Mischmuster? Die Einordnung beeinflusst Diagnostik, Therapie und Kontrollstrategie.
Muster und Verteilung (subpleural, basal, peribronchovaskulär), Honigwaben, Traktionsbronchiektasen, Milchglasanteile, Konsolidierungen, Mosaikmuster und Air-Trapping (sofern expiratorische Serien vorliegen). Auch die Frage, ob das Protokoll (HRCT, dünnschichtig) geeignet ist, ist zentral.
Interstitielle Muster sind komplex und profitieren von systematischer, musterbasierter Beurteilung. Eine Zweitmeinung kann helfen, die Differenzialdiagnosen einzugrenzen, Aktivitätszeichen klar zu benennen und Empfehlungen für weitere Bausteine (z. B. Verlauf, ergänzende Serien) präzise zu formulieren.
Eine unscharfe Einordnung kann zu unpassenden Kontrollintervallen oder zu unnötigen weiteren Untersuchungen führen. Umgekehrt können relevante Aktivitätszeichen übersehen werden, wenn Muster nicht konsistent bewertet werden.
Pleuraergüsse sind häufig, die Ursachen reichen von Herzinsuffizienz über Entzündungen bis zu tumorassoziierten Ergüssen. Auch pleurale Verdickungen oder Plaques müssen eingeordnet werden, insbesondere wenn eine Exposition oder eine Tumoranamnese besteht.
Ergussmenge, Septierungen, pleurale Kontrastmittelaufnahme, pleurale Noduli, Begleitatelektasen, Zeichen von Stauung, Aszites/Hepatopathie (soweit sichtbar) sowie mediastinale Lymphknoten. Bei Plaques: typische Lokalisationen und Morphologie.
Eine präzise Bild-Einordnung hilft, Dringlichkeit und Abklärungsrichtung zu bestimmen: Kontrolle, internistische Abklärung, Punktion oder weiterführende Diagnostik.
Eine falsche Gewichtung kann entweder zu unnötigen Eingriffen führen oder relevante Ursachen verzögern. Eine strukturierte Bewertung schafft Klarheit für das weitere Vorgehen.
Vergrößerte Lymphknoten oder Raumforderungen im Mediastinum werden oft zufällig entdeckt oder im Rahmen onkologischer Fragestellungen beurteilt. Wichtig ist die Einordnung: passt es zu Infekt/Entzündung, zu einer Systemerkrankung oder ist eine gezielte Abklärung erforderlich?
Lokalisation nach Lymphknotenstationen, Größe und Form, Nekrosen, Verkalkungen, Kontrastmittelverhalten, Begleitbefunde in Lunge und Pleura sowie Verlauf im Vergleich zu Voraufnahmen.
Eine konsistente Stationierung und plausible Differenzialdiagnostik erleichtern die Kommunikation mit Pneumologie, Onkologie und Thoraxchirurgie. Ziel ist eine klare Empfehlung, ob Kontrolle genügt oder ob eine weitere Abklärung fachlich begründet ist.
Unpräzise Lymphknotenbewertung führt häufig zu uneinheitlichen Kontrollen oder unnötigen Eskalationen. Eine saubere Einordnung unterstützt eine zielgerichtete Abklärung.
Unsere Radiologen verfügen über langjährige Erfahrung in der Thoraxbildgebung. Wir bewerten Ihre Untersuchung unabhängig, präzise und patientenverständlich – mit Fokus auf klinisch verwertbare Aussagen.
Was kostet die thoraxradiologische Zweitmeinung?
Eine Zweitmeinung kostet ab 99 €. Je nach Umfang (z. B. komplexe Verlaufsvergleiche, onkologische Fragestellung, CTA) kann eine individuelle Ergänzung sinnvoll sein. Details finden Sie in unserer Preisübersicht.
Welche Untersuchungen kann ich hochladen?
Sie können Thorax-CT (inkl. Low-Dose-CT, HRCT), Röntgen-Thorax sowie CT-Angiographien (z. B. bei Lungenembolie oder Fragestellungen der Aorta) hochladen. Wichtig ist, dass die Bilddaten im DICOM-Format vorliegen (idealerweise als vollständige Untersuchung mit allen Serien und Rekonstruktionen).
Welche Bereiche umfasst die Thoraxradiologie?
Wir beurteilen Bildgebung von Lunge und Atemwegen, Pleura, Mediastinum (z. B. Lymphknoten, Thymus), Thoraxwand sowie großen Gefäßen (z. B. Aorta, Pulmonalarterien). Herzbefunde werden ebenfalls im Rahmen der CT/Röntgen-Bildgebung mitbeurteilt, soweit sie im Untersuchungsfokus und Bildfeld enthalten sind.
Für welche Fragestellungen ist eine Zweitmeinung besonders hilfreich?
Typisch sind unklare Lungenknoten (Rundherde), die Einordnung von Infiltraten oder Narben, die Beurteilung interstitieller Lungenerkrankungen (z. B. Fibrose), die Frage nach Lungenembolie im CTA/CT, mediastinale Raumforderungen oder Lymphknoten sowie die Einschätzung von Pleuraergüssen und pleuralen Veränderungen.
Welche Zusatzinformationen helfen für eine präzise Einordnung?
Hilfreich sind der Erstbefund, Voraufnahmen (für Verlauf/Neuigkeit), aktuelle Symptome (z. B. Husten, Fieber, Atemnot), relevante Diagnosen (z. B. Tumorerkrankung, COPD, Autoimmunerkrankung), Therapien (z. B. Chemo/Immuntherapie, Bestrahlung) sowie Laborwerte/klinische Verdachtsdiagnose (z. B. Infekt, Embolieverdacht).
Ist ein Vergleich mit Voraufnahmen möglich?
Ja. Gerade bei Rundherden, Narben, Lymphknoten, Fibrose oder onkologischen Verlaufskontrollen ist der Vergleich entscheidend. Die Voruntersuchung kann direkt bei der Anfrage mit angegeben oder hochgeladen werden.
Was ist, wenn die Bildqualität oder Rekonstruktionen nicht ausreichen?
Wenn eine sichere Einordnung anhand der vorhandenen Daten nicht möglich ist, benennen wir das transparent und empfehlen, welche Rekonstruktionen oder Protokolle sinnvoll wären (z. B. dünnschichtige Lungenfenster, HRCT, KM-Phase, MPR in korrekter Ebene). Ziel ist eine klare Aussage darüber, was mit den vorhandenen Daten möglich ist und was nicht.
Ich habe Husten oder Brustschmerzen, aber keinen Befund – hilft eine Zweitmeinung?
Ja. Wenn Sie unter Symptomen wie chronischem Husten, Atemnot oder Schmerzen im Brustkorb leiden, aber der Erstbefund "unauffällig" war, kann eine Zweitmeinung Sicherheit geben. Unsere Experten prüfen gezielt, ob subtile Veränderungen (z. B. kleine Infiltrate, frühe interstitielle Veränderungen oder Gefäßanomalien) übersehen wurden oder ob die Bildqualität für einen sicheren Ausschluss ausreicht.
Medizinisch geprüft von Dr. med. D. Schroth, Facharzt für Radiologie · Zuletzt aktualisiert: 23. Februar 2026